- Углекислый газ. Транспорт углекислого газа.
- Видео физиология газообмена в легких и транспорта газов кровью – профессор, д. Умрюхин
- Свято место пусто не бывает
- Тесные связи
- Излишнее накопление делает этот газ вредным для организма
- Факторы, тормозящие оксигенацию
- Что происходит в легких?
- Признаки снижения О2 в крови
- Небольшая разница в лечении
- Мини-лекция на тему гипоксии
- Кальций
- Как узнать, что уровень кальция в крови понижен?
- Причины гипокальциемии
- Причины, связанные с паратгормоном
- Недостаток витамина D и болезни почек
- Дефицит витамина D
- Другие причины, влекущие снижение Ca в крови
- Лечение
- Образование и распад оксигемоглобина
Углекислый газ. Транспорт углекислого газа.
Углекислый газ является продуктом метаболизма клеток тканей и поэтому переносится кровью от тканей к легким. Углекислый газ выполняет жизненно важную роль в поддержании во внутренних средах организма уровня рН механизмами кислотно-основного равновесия. Поэтому транспорт углекислого газа кровью тесно взаимосвязан с этими механизмами.
В плазме крови небольшое количество углекислого газа находится в растворенном состоянии; при РС02= 40 мм рт. ст. переносится 2,5 мл/100 мл крови углекислого газа, или 5 %. Количество растворенного в плазме углекислого газа в линейной зависимости возрастает от уровня РС02.
В плазме крови углекислый газ реагирует с водой с образованием Н+ и HCO3. Увеличение напряжения углекислого газа в плазме крови вызывает уменьшение величины ее рН. Напряжение углекислого газа в плазме крови может быть изменено функцией внешнего дыхания, а количество ионов водорода или рН — буферными системами крови и HCO3, например путем их выведения через почки с мочой. Величина рН плазмы крови зависит от соотношения концентрации растворенного в ней углекислого газа и ионов бикарбоната. В виде бикарбоната плазмой крови, т. е. в химически связанном состоянии, переносится основное количество углекислого газа — порядка 45 мл/100 мл крови, или до 90 %. Эритроцитами в виде карбаминового соединения с белками гемоглобина транспортируется примерно 2,5 мл/100 мл крови углекислого газа, или 5 %. Транспорт углекислого газа кровью от тканей к легким в указанных формах не связан с явлением насыщения, как при транспорте кислорода, т. е. чем больше образуется углекислого газа, тем большее его количество транспортируется от тканей к легким. Однако между парциальным давлением углекислого газа в крови и количеством переносимого кровью углекислого газа имеется криволинейная зависимость: кривая диссоциации углекислого газа.
Видео физиология газообмена в легких и транспорта газов кровью – профессор, д. Умрюхин
– Также рекомендуем “Роль эритроцитов в транспорте углекислого газа. Эффект Холдена.”
Много раз мы слышали, как вредно находиться в помещении с повышенным уровнем углекислого газа и как важно нормальное содержание кислорода в воздухе, которым мы дышим. Вместе с тем, всем известно, что кислород в организм должен попадать бесперебойно и в достаточном количестве, в противном случае снижение кислорода в крови (гипоксемия) и накопление углекислого газа (гиперкапния) приводят к развитию состояния, называемого гипоксией. И коль гипоксия имеет место, то уже ясно, что без гиперкапнии и гипоксемии тоже не обошлось, поэтому их считают универсальными симптомами дыхательной недостаточности (ДН).
Различают две формы острой дыхательной недостаточности: гиперкапническую, обусловленную повышенным уровнем углекислого газа, и гипоксемическую форму ОДН, когда проблемы возникают вследствие низкой оксигенации артериальной крови. Для острой дыхательной недостаточности характерно и то, и другое: и повышенная концентрация углекислого газа, и низкое содержание кислорода, то есть, и гиперкапния, и гипоксемия, но все же их нужно отделять друг от друга и разграничивать при выборе методов лечения, которые хоть, в принципе, и похожи, но могут иметь свои особенности.
Свято место пусто не бывает
Гиперкапния – повышение уровня углекислого газа (СО2) в крови, гипоксемия – снижение содержания кислорода (О2) там же. Как и почему это происходит?
Известно, что транспорт кислорода из легких с артериальной кровью осуществляют красные кровяные тельца (эритроциты), где кислород находится в связанном (но не очень прочно) с хромопротеином (гемоглобином) состоянии. Гемоглобин (Hb), несущий кислород к тканям (оксигемоглобин), по прибытию на место назначения отдает О2 и становится восстановленным гемоглобином (дезоксигемоглобин), способным присоединять к себе тот же кислород, углекислый газ, воду. Но так как в тканях его уже ждет углекислый газ, который нужно с венозной кровью доставить в легкие для выведения из организма, то гемоглобин его и забирает, превращаясь в карбогемоглобин (HbСО2) – тоже непрочное соединение. Карбогемоглобин в легких распадется на Hb, способный соединиться с кислородом, поступившим при вдохе, и углекислый газ, предназначенный для вывода из организма при выдохе.

Схематично эти реакции можно представить в виде химических реакций, которые, возможно, читатель хорошо помнит еще из школьных уроков:
Однако следует отметить, что все так хорошо получается, когда кислорода хватает, избытка углекислого газа нет, с легкими все в порядке – организм дышит чистым воздухом, ткани получают все, что им положено, кислородного голодания не испытывают, образованный в процессе газообмена СО2 благополучно покидает организм. Из схемы видно, что восстановленный гемоглобин (Hb), не имея прочных связей, всегда готов присоединить любой из компонентов (что попадается, то и присоединяет). Если в легких на тот момент окажется кислорода меньше, чем может забрать гемоглобин (гипоксемия), а углекислого газа будет более, чем достаточно (гиперкапния), то он заберет его (СО2) и понесет к тканям с артериальной кровью (артериальная гипоксемия) вместо ожидаемого кислорода. Пониженная оксигенация тканей – прямой путь к развитию гипоксии, то есть, кислородному голоданию тканей.

Очевидно, что трудно разделить такие симптомы, как гипоксия, гиперкапния и гипоксемия – они лежат в основе развития острой дыхательной недостаточности и определяют клиническую картину ОДН.
Тесные связи
Привести ткани к кислородному голоданию могут различные причинные факторы, однако, учитывая неразрывную связь гипоксии, гиперкапнии и гипоксемии, эти категории целесообразно рассматривать, не отрывая друг от друга, тогда читателю будет понятно, что из чего вытекает.
Итак, гипоксию по ее происхождению делят на две группы:
- Экзогенная гипоксия – кислородное голодание, возникающее вследствие снижения парциального давления О2 в воздухе, который мы вдыхаем и, соответственно, к недостаточному насыщению артериальной крови кислородом (менее 96% – гипоксемия). Такая форма гипоксии хорошо известна любителям полетов на больших высотах, покорения высоких гор, а также лицам, чья профессия связана с различными системами, обеспечивающими дыхание в необычных условиях (акваланг, барокамера), или людям, случайно попавшим в зону сильного загрязнения атмосферы вредными для человека газообразными веществами.
- Гипоксия, связанная с патологическими состояниями органов дыхания и системы крови, она разделяется еще на 4 подвида:
Респираторную гипоксию, формирующуюся в результате альвеолярной гиповентиляции, которая возникает при различных обстоятельствах: травмах грудной клетки, непроходимости дыхательных путей, уменьшении поверхности легких, осуществляющих дыхательную деятельность, угнетении дыхательного центра, например, лекарственными средствами, воспалительных процессах и отеке легких. Это – различные заболевания органов дыхания: пневмония, эмфизема, пневмосклероз, ХОБЛ (хроническая обструктивная болезнь легких), а также поражение органов дыхания агрессивными ядами: фосгеном, аммиаком, сильными неорганическими кислотами (соляная, серная) и др.;
Циркуляторную форму, в основе которой лежит острая и хроническая недостаточность системы кровообращения (врожденные пороки сердца, при которых венозная кровь, не заходя в малый круг кровообращения, попадает в левые отделы сердца, что случается, например, при открытом овальном окне);
Тканевой вариант гипоксии, который имеет при отравлениях, затормаживающих передачу тканям кислорода, поскольку из-за подавления функциональной активности дыхательных ферментов те перестают его принимать и усваивать;
Гемическую (кровяную) гипоксию – результат уменьшения в циркулирующей крови красных кровяных телец (эритроцитов) или снижения уровня красного пигмента (гемоглобина), связывающего кислород. Такая форма, как правило, характерна для различного рода анемичных состояний (острая кровопотеря, ЖДА, гемолитические анемии). - Респираторную гипоксию, формирующуюся в результате альвеолярной гиповентиляции, которая возникает при различных обстоятельствах: травмах грудной клетки, непроходимости дыхательных путей, уменьшении поверхности легких, осуществляющих дыхательную деятельность, угнетении дыхательного центра, например, лекарственными средствами, воспалительных процессах и отеке легких. Это – различные заболевания органов дыхания: пневмония, эмфизема, пневмосклероз, ХОБЛ (хроническая обструктивная болезнь легких), а также поражение органов дыхания агрессивными ядами: фосгеном, аммиаком, сильными неорганическими кислотами (соляная, серная) и др.;
- Циркуляторную форму, в основе которой лежит острая и хроническая недостаточность системы кровообращения (врожденные пороки сердца, при которых венозная кровь, не заходя в малый круг кровообращения, попадает в левые отделы сердца, что случается, например, при открытом овальном окне);
- Тканевой вариант гипоксии, который имеет при отравлениях, затормаживающих передачу тканям кислорода, поскольку из-за подавления функциональной активности дыхательных ферментов те перестают его принимать и усваивать;
- Гемическую (кровяную) гипоксию – результат уменьшения в циркулирующей крови красных кровяных телец (эритроцитов) или снижения уровня красного пигмента (гемоглобина), связывающего кислород. Такая форма, как правило, характерна для различного рода анемичных состояний (острая кровопотеря, ЖДА, гемолитические анемии).
Тяжелую форму гипоксии легко отличить по таким признакам, как цианоз, учащенное сердцебиение, снижение артериального давления, возможны судороги и потеря сознания, что чревато быстрым развитием сердечно-сосудистой недостаточности, которая, если немедленно не ликвидировать первопричину, так же быстро может привести к гибели больного.
Излишнее накопление делает этот газ вредным для организма
В основе развития гиперкапнии находится нарушение соотношения между альвеолярной вентиляцией и накоплением СО2 в тканях и в крови (HbСО2) (показатель этого накопления – РаСО2, который в норме не должен превышать 45 мм. рт. ст.).
К гиперкапнии приводят следующие обстоятельства:
- Расстройства вентиляции, вызванные патологическим состоянием органов дыхания (обструкция) или нарушения, формируемые самим пациентом при попытке снизить дыхательный объем за счет глубины дыхания, поскольку вдох вызывает дополнительные болевые ощущения (травмы грудной клетки, операции на органах брюшной полости и др.);
- Угнетение дыхательного центра и нарушение регуляции в результате этого (травмы, опухоли, отек головного мозга, деструктивные изменения в тканях ГМ, отравление отдельными лекарственными средствами);
- Ослабление мышечного тонуса грудной клетки в результате патологических изменений.
Таким образам, к причинам возникновения гиперкапнии относят:
- ХОБЛ;
- Ацидоз;
- Инфекции бронхо-легочной системы;
- Атеросклероз;
- Профессиональную деятельность (пекари, сталевары, водолазы);
- Загрязнение воздуха, длительное пребывание в непроветриваемых помещениях, курение, в том числе, и пассивное.

рисунок: уровень углекислого газа в помещении и влияние на человека
Признаки увеличения в крови концентрации двуокиси углерода:
- Увеличивается частота сердечных сокращений;
- Проблема – уснуть ночью, зато сонливость днем;
- Кружится и болит голова;
- Тошнит, иной раз доходит до рвоты;
- Повышается внутричерепное давление, возможно развитие отека ГМ;
- Стремится вверх артериальное давление;
- Трудно дышать (одышка);
- Болит в груди.
При быстром увеличении содержания углекислого газа в крови существует опасность развития гиперкапнической комы, которая, в свою очередь, грозит остановкой дыхания и сердечной деятельности.
Факторы, тормозящие оксигенацию
Основу гипоксемии составляет расстройство насыщения кислородом артериальной крови в легких. Узнать, что в легких кровь не оксигенируется можно по такому показателю, как парциальное напряжение кислорода (РаО2), значения которого в норме не должны опускаться ниже 80 мм. рт. ст.

Причинами снижения оксигенации крови являются:
- Альвеолярная гиповентиляция, возникающая в результате влияния различных факторов, в первую очередь, недостатка кислорода во вдыхаемом воздухе, что влечет его снижение в альвеолах и приводит к развитию экзогенной гипоксии;
- Расстройство вентиляционно-перфузионных соотношений, возникающих при хронических заболеваниях легких – это самый частый причинный фактор развития гипоксемии и респираторной гипоксии;
- Шунтирование справа налево при нарушении кровообращения и попадании венозной крови сразу в левое сердце без посещения легких (пороки сердца) с развитием циркуляторной гипоксии;
- Нарушение диффузных способностей альвеолярно-капиллярной мембраны.
Чтобы читатель мог представить роль вентиляционно-перфузионных отношения и значение диффузных способностей альвеолярно – капиллярной мембраны, следует разъяснить суть данных понятий.
Что происходит в легких?
В легких человека газообмен обеспечивается вентиляцией и током крови по малому кругу, однако вентиляция и перфузия происходит не в равной степени. К примеру, отдельные зоны вентилируются, но не обеспечиваются кровью, то есть, в газообмене не участвуют или, наоборот, на каких-то участках кровоток сохранен, но они не вентилируются и тоже исключены из процесса газообмена (альвеолы верхушек легких). Расширение зон, не участвующих в газообмене (отсутствие перфузии), приводит к гипоксемии, которая чуть позже повлечет за собой и гиперкапнию.
Нарушение легочного кровотока вытекает из различных патологических состояний жизненно важных органов и, в первую очередь – кровеносной системы, которые становятся причинами гипоксемии:
- пример развития гипоксемии при ТЭЛА
- Острая кровопотеря;
- Обезвоживание;
- Состояние шока различного происхождения;
- ДВС-синдром с образованием микротромбов в кровеносном русле;
- ТЭЛА (мелких ветвей);
- Патологические состояния с поражением стенок легочных сосудов (васкулиты).
Диффузная способность альвеолярно-капиллярной мембраны, зависящая от многих параметров, может менять свои значения (увеличиваться и уменьшаться) в зависимости от обстоятельств (компенсаторно-приспособительные механизмы при нагрузке, изменении положения тела и др.). У людей взрослых молодых людей (за 20 лет) она снижается естественным образом, что считается физиологическим процессом. Чрезмерное уменьшение этого показателя наблюдается при заболеваниях органов дыхания (воспаление легких, отек, ХОБЛ, эмфизема), которые значительно снижают диффузионную способность АКМ (газы не могут преодолеть длинные пути, образованные в результате патологических изменений, а кровоток нарушается из-за уменьшения количества капилляров). По причине подобных нарушений начинают проявляться основные признаки гипоксии, гипоксемии и гиперкапнии, указывающие на развитие дыхательной недостаточности.
Признаки снижения О2 в крови
Признаки снижения кислорода могут проявиться быстро (концентрация кислорода падает, но организм пытается компенсировать потерю собственными силами) или запаздывать (на фоне хронической патологии основных систем жизнеобеспечения, компенсаторные возможности которых уже закончились).

- Синюшность кожных покровов (цианоз). Цвет кожи определяет тяжесть состояния, поэтому при слабой степени гипоксемии до цианоза обычно не доходит, но бледность, тем не менее, имеет место;
- Учащенное сердцебиение (тахикардия) – сердце пытается компенсировать недостаток кислорода;
- Снижение артериального давления (артериальная гипотензия);
- Обморочные состояния, если РаО2 падает до очень низких значений (менее 30 мм.рт. ст.)
Снижение концентрации кислорода в крови, конечно, ведет к страданиям головного мозга с нарушением памяти, ослаблением концентрации внимания, расстройствам сна (ночное апноэ и его последствия), развитием синдрома хронической усталости.
Небольшая разница в лечении

Гиперкапния и гипоксемия настолько тесно связаны между собой, что разобраться в лечении может только специалист, который проводит его под контролем лабораторных показателей газового состава крови. Общим в лечении этих состояний являются:
- Вдыхание кислорода (оксигенотерапия), чаще газовой смеси обогащенной кислородом (дозы и методы подбираются врачом с учетом причины, вида гипоксии, тяжести состояния);
- ИВЛ (искусственная вентиляция легких) – в тяжелых случаях при отсутствии сознания у больного (кома);
- По показаниям – антибиотики, препараты, расширяющие бронхи, отхаркивающие лекарственные средства, диуретики.
- В зависимости от состояния больного – ЛФК, массаж грудной клетки.
При лечении гипоксии, вызванной снижением концентрации кислорода, или повышением содержания углекислого газа нельзя забывать о причинах, повлекших данные состояния. По возможности стараются устранить их или хотя бы минимизировать влияние негативных факторов.
Мини-лекция на тему гипоксии
Гипокальциемия – низкий (ниже 2,1 ммоль/л) уровень кальция – жизненно необходимого химического элемента, который укрепляет кости, обеспечивая их твердость и прочность. Кальций концентрируется, в основном, в клетках костной ткани (внутриклеточный катион – Са2+), куда он попадает из плазмы после всасывания в кишечнике или реабсорбции (обратного всасывания) в почечных канальцах. Если этого элемента в крови мало, значит, где-то идет сбой, который нарушает нормальную деятельность не только костно-мышечной системы, но и всего организма.
Лечение гипокальциемии зависит от причины, вызвавшей ее, однако, в основном, предусматривает применение препаратов кальция и активной формы витамина D (кальцитроиола).
Кальций
Кальций (Calcium, Ca) представители животного мира, в том числе, человек, берут из природы, потребляя этот химический элемент с продуктами питания. Для того, чтобы организм бесперебойно работал и не испытывал дефицит Ca, человек должен заботиться, чтобы каждый день получать его в количестве 0,5 – 1,5 граммов. Костная ткань ежесуточно в норме забирает 0,5 г кальция и столько же отдает – таким образом поддерживается баланс между клетками и межклеточным пространством, который необходим для ремодуляции (обновления) костей.
Вышедший из костной ткани элемент с кровью направляется в почечные клубочки, где фильтруется и подвергается обратному всасыванию (реабсорбции). Из этого всего круговорота приблизительно 0,2 г уходит из организма с мочой.

В сыворотке (плазме) крови ≈ 60% кальция связано с альбумином, цитратом и фосфатами, остальное количество находится в «свободном плавании» и называется ионизированным кальцием (Ca2+) – это биологически активная форма элемента, именно она определяет наличие или отсутствие гипокальциемии. О данном лабораторном признаке (гипокальциемия) начинают говорить, когда уровень ионизированной формы элемента переходит рубеж 1,17 ммоль/л, поэтому именно его (Ca2+) считают истинным и достоверным показателем подобной патологии. Количество связанного в крови кальция зависит от многих факторов, например, пищевых и лекарственных, поэтому проведение теста, определяющее концентрацию общего или связанного кальция, является ориентировочным и не отражает настоящую картину происходящего. Почему происходят процессы, которые изменяют концентрацию кальция в крови в сторону уменьшения и чем это грозит организму?
Как узнать, что уровень кальция в крови понижен?
Гипокальциемия, если уровень элемента не слишком далеко ушел от границы нормы, может и не давать каких-то особых клинических проявлений. Другое дело – семейная форма гипопаратиреоза, его позволят заподозрить признаки, проявляющие себя с первых лет жизни. У детей с наследственным гипопаратиреозом: круглое лицо, низкий рост (по сравнению со сверстниками), плохие зубы, они отстают в интеллектуальном плане, поскольку соли кальция, откладываясь на сосудах и в веществе головного мозга, поражают базальные ганглии – происходит их обызвествление.

Симптомы же самой гипокальциемии, протекающей длительно у взрослых, в наибольшей степени формируются по причине нарушения трансмембранного потенциала клеток, что ведет к снижению нервно-мышечной возбудимости, поэтому проявления преимущественно неврологического характера:
- Расстройство чувствительности (парестезии) кожных покровов (покалывание, «ползание мурашек», онемение), которое, в основном, затрагивает пальцы конечностей, зоны вокруг губ, но иногда дискомфорт «чувствует» и орган вкуса – язык;
- Спазмы отдельных групп мышц, называемые тетанией (у маленьких детей – спазмофилия или детская тетания), чаще страданиям подвержена мимическая мускулатура («рыбий рот» или полное искажение лица), а также мышцы кисти (карпальный спазм – «рука акушера»), реже – стоп (педальный спазм);
- Судороги, которые в иных случаях могут сопровождаться интенсивной болью и проявлять себя в двух вариантах:простые;генерализованные – продолжительный тонический спазм, сопровождаемый эпилептиформным судорожным припадком, похожим на эпилептический как внешне, так и по данным ЭЭГ (электроэнцефалографии), но отличным от эпилепсии тем, что у пациента во время приступа сознание остается сохраненным;
- простые;
- генерализованные – продолжительный тонический спазм, сопровождаемый эпилептиформным судорожным припадком, похожим на эпилептический как внешне, так и по данным ЭЭГ (электроэнцефалографии), но отличным от эпилепсии тем, что у пациента во время приступа сознание остается сохраненным;
- В период развития судорожного синдрома дыхание становится поверхностным (гипервентиляция), в крови снижается концентрация углекислого газа (гипокапния), что, в свою очередь, ведет к повышению рН крови (алкалозу) и снижению ионизированного кальция в плазме – степень гипокальциемии углубляется;
- Повышение активности симпатоадреналовой системы заявляет о себе учащением сердцебиения, бледностью кожных покровов, потливостью (состояние, близкое к обморочному);
- Наблюдаются изменения со стороны сердечной деятельности (вплоть до развития кардиомегалии и сердечной недостаточности);
- Страдает кожа (сухость, шелушение, ломкость ногтей), зубная эмаль (у детей она плохо формируется, зубы остаются беззащитными от корней) и органы зрения (лентикулярная катаракта);
Гипокальциемия, присутствующая в течение длительного времени, способна привести к состоянию, которое нарушит функциональную деятельность тонкого кишечника (переваривание, перенос, всасывание питательных веществ) – так называемому «синдрому мальабсорбции». Этот синдром может быть заподозрен на основании клинических проявлений (потеря массы тела, диарея, астеновегетативный синдром) и лабораторных данных (недостаток витаминов, нарушение электролитного баланса, анемия).
Причины гипокальциемии
Конечно, без гормонов, регулирующих кальциевый обмен, снижение или повышение содержания кальция в крови не обходится. Главная роль здесь принадлежит паратиреоидному гормону, (паратгормону – ПТГ), поэтому в данной теме его никак нельзя обойти вниманием.

Паратиреоидный гормон, синтезируемый паращитовидными железами (ПЩЖ), в нормальных условиях очень тонко чувствует изменение концентрации Ca и, замечая ее снижение, начинает активно функционировать, стремясь довести ее до нормы. Однако ему не всегда это удается, поскольку есть другой гормон – кальцитонин, который противостоит действию ПТГ.
Дефицит паратгормона, сформированный по различным причинам, уменьшает активность гигантских клеток макрофагальной природы, разрушающих костную ткань – остеокластов. В результате этого, снижается резорбция (растворение) кости и Ca, который должен был покинуть клетку и уйти в кровь, остается в ней, следовательно, кровь его недополучает, и он не включается в процессы метаболизма. В почках нарушается продукция стероидного гормона кальцитриола – активной формы витамина D (1,25(OH)2D), от чего страдает всасывание элемента в ЖКТ, а в итоге – затормаживается обновление костей. Длительное течение этого процесса приводит к развитию остеосклероза, снижается нервно-мышечная возбудимость.
Выработка кальцитриола, безусловно, пострадает и по причине тяжелой почечной патологии, нарушающей синтез данного гормона (нефрит, хроническая почечная недостаточность – ХПН).
Между тем, от случая к случаю встречаются расстройства, когда и к паращитовидным железам претензий нет, и паратгормон не в дефиците, а признаки патологии, как говорят, налицо. В чем причина таких нарушений? Какой фактор мешает кальцию удерживаться в границах нормальных значений? Оказывается, подобные расстройства создает не недостаточность паратиреоидного гормона, с ним как раз-таки все в порядке, причина снижения уровня Ca в крови кроется в невосприимчивости органов-мишеней (кости, почки) к ПТГ. Болезнь имеет наследственный характер и называется псевдопаратиреозом. Таким образом, можно назвать главные и прямые причины гипокальциемиии, их – четыре:
- Проблемы паращитовидных желез (ПЩЖ) – гипопаратиреоз;
- Недостаток кальциферола (витамина D) и его активной формы – кальцитриола, который синтезируется в почках и влияет на всасывание кальция и фосфора в ЖКТ;
- Почечная патология, нарушающая синтез активной формы витамина D;
- Псевдогипопаратиреоз.
Однако эти состояния тоже ведь возникают в силу каких-то причин? В связи с этим есть смысл более подробно остановиться на перечисленной группе заболеваний.
Причины, связанные с паратгормоном
Хронические приступы судорог при гипопаратиреозе очень часто обусловлены снижением в крови кальция на фоне повышения фосфора.
Старт развитию недостаточности паратиреоидного гормона дают следующие состояния:
- Аутоиммунный процесс, поражающий паращитовидные железы;
- Случайное удаление ПЩЖ в ходе оперативных вмешательств в щитовидную железу;
- Операции, касающиеся самих паращитовидных желез (субтотальная или тотальная паратиреоидэктомия).

Удаляя почти всю ЩЖ (субтотальная тиреоидэктомия), хирург старается по максимуму обойти околощитовидные железы, поэтому случаи гипокальциемии после операции не отличаются постоянством, хотя и бывают часто (транзиторный, преходящий гипопаратиреоз). Признаки гипокальциемии дают о себе знать уже через сутки-двое, однако не исключено отсутствие симптомов в течение длительного времени и появление их спустя месяцы и даже годы.
Недостаточность паратгормона и постоянная гипокальциемия – последствия, характерные для состояний после полного удаления ЩЖ (тотальная тиреоидэктомия) при развитии в ней злокачественой опухоли, или хирургической операции на паращитовидных железах: субтотальной (частичной), или тотальной (полной) паратиреоидэктомии.
Тяжелая форма гипокальциемии после частичного удаления околощитовидных желез может развиваться в случаях:
- Глубокой гипокальциемии до хирургического вмешательства;
- Удаления доброкачественной опухоли (аденомы) ЩЖ больших размеров;
- Увеличения значений щелочной фосфатазы;
- ХПН.
Что касается идиопатического гипопаратиреоза, то он представляет собой редкую патологию, передаваемую по наследству, или же возникающую спорадически у взрослых по невыясненным причинам. Недостаточность ПТГ развивается вследствие атрофии ПЩЖ или их отсутствия от рождения. Иной раз, наряду с отсутствием ПЩЖ, наблюдаются и другие отклонения: аплазия вилочковой железы, влекущая иммунодефицит, дефекты артериальных сосудов, связанных с брахиальными дугами, прочие врожденные аномалии: сердечные пороки, «волчья пасть», «заячья губа» (синдром Ди Джорджи). К другим наследственным вариантам гипопаратиреоза можно отнести:
- Аутоиммунный полигландулярный (полиэндокринный) синдром 1 типа (АПГС-1) или ювенильная семейная эндокринопатия – манифестация болезни чаще застигает детей в возрасте, близком к подростковому (10 – 12 лет), и характеризуется тремя основными симптомами: гипопаратиреозом, недостаточностью коры надпочечников, кандидамикозом слизистых и кожных покровов;
- Связанный с Х-хромосомой (признак, сцепленный с полом) или аутосомно-рецессивный семейный гипопаратиреоз.
Лекция о гипопаратиреозе
Редкая наследственная патология, при которой на фоне отсутствия расстройств со стороны секреции ПТГ нарушается чувствительность тканей органов-мишеней к паратгормону, а в силу этого развивается гипокальциемия.
Выделяют 2 типа псевдогипопаратиреоза (1-ый тип имеет два подтипа: a и b):
- Тип
Ia
(наследственная остеодистрофия Олбрайта или псевдопсевдогипопаратиреоз). Причина формирования болезни – генная мутация на 20-ой хромосоме, в результате которой почечная ткань не особо реагирует на паратиреоидный гормон, Ослабляя ответ на ПТГ, почки в полной мере не выводят фосфат, уменьшая тем самым уровень кальция в крови и создавая условия для развития вторичного гиперпаратиреоза и поражения костной системы. Для псевдогипопаратиреоза Ia-типа характерны и другие аномалии: низкий рост, круглое лицо, отсталость в интеллектуальном развитии, отсутствие месячных (аменорея), короткие кости пясти и плюсны и прочие расстройства эндокринной системы, которые, однако, имеют легкую степень выраженности; - Тип
Ib изучен не столь глубоко, как его «родственник». Аномалии, сопутствующие типу Ia, как правило, не отмечаются, однако снижение уровня кальция в крови на фоне повышения концентрации фосфора, а также признаки вторичного гиперпаратиреоза имеют место; - Еще более редкая наследственная патология, нежели тип Ib – псевдогипопаратиреоз
II
типа, в отношении этой формы пока можно опираться лишь на предположения, поскольку она также пока мало изучена.
Недостаток витамина D и болезни почек

Дефицит витамина D
Витамин D (кальциферол) попадает в организм с продуктами питания, которые изначально насыщены им или обогащены в процессе производства. Кроме этого, известна природная способность кожных покровов человека синтезировать холекальциферол под воздействием солнечных лучей, правда, у взрослых среднего и пожилого возраста (старение) она заметно падает. В связи с этим понятны причины дефицита данного вещества в организме:
- Его недостает в продуктах, поступающих в организм;
- Страдает всасывание в ЖКТ;
- Имеют место другие расстройства, обусловленные разными обстоятельствами (кожа мало «видит» солнечного света, применение фармацевтических препаратов нарушает метаболизм кальциферола или преклонный возраст препятствует производству витамина собственными силами).
Безусловно, в большинстве случаев недостаток кальциферола формируется в условиях уменьшения его продукции организмом и малым потреблением извне, однако существуют формы, с которыми человек родился. Такой дефицит проявляется у детей раннего возраста признаками рахита. Рахит, сочетающийся с гипокальциемией, также различают 2 типов:
- Псевдовитамин-
D
-дефицитный рахит или витамин-
D
-зависимый рахит
I
типа. Путь наследования – аутосомно-рецессивный, обусловленный мутацией гена, который кодирует фермент, превращающий неактивную форму кальциферола в активную (кальцитриол); - Витамин-
D
-зависимый рахит
II
типа (аутосомно-рецессивный путь наследования) у детей дает все признаки рахита, у взрослых – недостаточную минерализацию и размягчение костей (остеомаляция). Превращение витамина D не нарушено, кальцитриол образуется, однако он не вызывает ответной реакции органов-мишеней. В результате – в крови: низкий уровень кальция и фосфора, клинически: боль в костях и их деформация, слабость мышечного аппарата.
Тяжелая форма гипокальциемии может проявляться на фоне патологии почечных канальцев различного происхождения. Снижение уровня кальция происходит за счет увеличения потерь элемента с мочой и нарушения процесса перехода неактивной формы витамина D в активную. Пагубное влияние на почечные канальцы и обмен кальциферола исходит от тяжелых металлов, присутствующих в природе и, особенно, в этом плане отличается кадмий, который признан наиболее вредным для почек.
Не может концентрация кальция в крови находится в нормальных пределах при почечной недостаточности, причем, данная патология способна навредить процессу образования кальцитриола по разным направлениям: повреждая клетки почечной паренхимы или подавляя роль фермента, участвующего в превращении.
Другие причины, влекущие снижение Ca в крови

Помимо прямых причин: гипопаратиреоза, псевдогипопаратиреоза, D-дефицитных состояний и болезней почек, кальций в крови может снижаться и в силу других обстоятельств, которые косвенно влияют на уровень элемента в крови, уменьшая его концентрацию:
Казалось бы, этот перечень причин можно дополнить медуллярной опухолью щитовидной железы, которая активно продуцирует кальцитонин, подавляющий синтез ПТГ. Однако, как ни странно, за высоким содержанием кальцитонина в крови обычно не следует уменьшение концентрации кальция, гипокальциемия в подобных случаях отмечается крайне редко.
И еще: вряд ли можно считать клинически значимой послеродовую гипокальциемию. Снижение уровня данного элемента в период лактации является скорее естественным, нежели патологическим. В этот период целесообразно принимать витаминные препараты, содержащие кальций, но не по своему усмотрению, а по рекомендации врача, ведь женщине, кормящей грудью, не все лекарственные средства подходят.
Лечение

Лечение, направленное на повышение уровня кальция в крови, зависит от причин, вызвавших патологическое состояние и от симптомов, сопровождающих это состояние:
- Если дело дошло до тяжелой тетании, то, безусловно, препараты кальция, принимаемые внутрь, не дадут должного эффекта. В подобных случаях назначают внутривенное введение 10% раствора глюконата кальция (внутривенно медленно или капельно с глюкозой). Однако пациентам, имеющим болезни сердца и получающим сердечные гликозиды, введение кальция может оказаться опасным (риск тромбозов), поэтому здесь проявляют максимум осторожности: коль нет иного выхода, кальций вводят, но делают это, проводя одновременно профиль ЭКГ.
- Не совсем эффективным окажется лечение, состоящее только из кальция при гипокальциемии с тетанией, обусловленной снижением уровня магния в крови, поэтому, только восполнив дефицит Mg, можно рассчитывать на желаемый результат;
- После хирургического вмешательства (удаление ЩЖ по поводу рака или удаление крупной аденомы ЩЖ), а также после паратиреоидэктомии в большинстве случаев ограничиваются назначением препаратов кальция внутрь. Если же послеоперационный период протекает тяжело, сопровождается резким уменьшением количества кальция в крови, да еще на фоне почечной недостаточности, не обойтись без инфузий кальция с добавлением к лечению активной формы витамина D – кальцитриола.
- Лечение хронической формы гипокальциемии, сопровождающей гипопаратиреоз и почечную недостаточность, сводится к применению кальция в сочетании с витамином D в капсулах, таблетках и пищевых добавках.
- Особенно внимательно следует отнестись к лечению гипокальциемии у больных, страдающих ХПН, терапия препаратами кальция у них проходит на фоне ограничивающей фосфор диеты и исключения (по возможности) препаратов, связывающих фосфор, иначе гиперфосфатемии не избежать. Небезопасно при почечной недостаточности и введение витамина D, поэтому его применение стараются ограничивать и назначать только при наличии явных признаков остеомаляции;
- Лечение витамин-D-зависимого рахита I типа с успехом проходит при назначении кальцитриола, который быстро приводит в норму электролитный состав, позитивно влияя на костную ткань. Как правило, к использованию препаратов Ca и P в подобных случаях не прибегают;
- Что касается витамин-D-зависимого рахита II типа, то для его лечения, наряду с препаратами кальция, назначаются большие дозы кальцитриола.
Разумеется, если гипокальциемия вызвана не банальными причинами (например, дефицит элемента в пищевом рационе) и терапия не может быть ограничена пищевыми добавками с Ca, схемы лечения утверждает врач. Только доктор, занятый проблемами данной области, опираясь на результаты лабораторных исследований, может назначать препараты, а также изменять их дозы в ту или иную сторону.
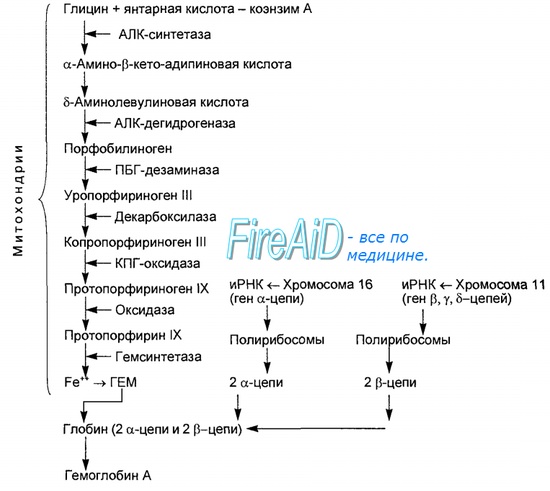
Красный пигмент крови человека, сложный железосодержащий белок (хромопротеин, состоящий из глобина и четырех гемов с двухвалентным железом в центре каждого) – гемоглобин (Hb), соединяясь с молекулярным кислородом (O2) в легких, образует оксигенированную форму – оксигемоглобин (HHbO2). Оксигемоглобин, приобретая уникальные свойства и обеспечивая дыхание, как одно из элементарных проявлений жизни, продолжает саму жизнь организма. Например, достаточно ввести окись углерода вместо кислорода или нарушить потребление О2 клетками при попадании цианидов (солей синильной кислоты), которые ингибируют ферментные системы тканевого дыхания, как тут же наступает гибель организма.
Дыхание, на первый взгляд, кажется совсем простым процессом. Между тем, оно основано на взаимодействии многих компонентов, составляющих гигантскую молекулу красного пигмента крови – хромопротеина гемоглобина, который, в свою очередь, отличается многообразием производных, где из их числа несомненный интерес вызывает оксигемоглобин. Итак, оксигемоглобин образуется в легких путем соединения сложного железосодержащего белка гемоглобина с кислородом, поступающим с вдыхаемым воздухом.
Образование и распад оксигемоглобина
В спокойном состоянии тканям человеческого тела достаточно около 0,2 л кислорода в одну минуту, но все меняется при физической нагрузке и чем она интенсивнее, тем больше необходимого для дыхания газа запрашивают ткани. Для удовлетворения их нужд потребность в кислороде может увеличиваться в 10 – 15 раз и составлять до 2, а то и 3 литров О2 в одну минуту. Однако газообразный кислород в данном количестве никак не сможет пробраться в ткани, поскольку он почти не растворим и в воде, и в плазме, то есть, этот элемент в ткани должен доставить какой-то белок, способный соединиться с ним и решить задачу транспорта.
Кровь, как биологическая среда, реализует свои функциональные обязанности по обеспечению дыхания за счет присутствия в ней сложного содержащего железо протеина – гемоглобина, физиологическая роль которого, как транспортного средства кислорода, базируется на способности Hb связывать и отдавать О2 в корреляции с концентрацией (парциальным давлением – P) данного газа в крови. Образование оксигемоглобина осуществляется в паренхиме легких, куда кислород прибывает при дыхании из воздуха окружающей среды.
Процесс образования HHbO2 происходит в доли секунды (0,01 с), поскольку кровь в легких задерживается всего-то на полсекунды. Схематично и коротко образование оксигемоглобина можно представить в следующем виде:
- Попадая в капиллярные сосуды легких, кровь обогащается кислородом, то есть, красный кровяной пигмент к своим 4 гемам присоединяет кислород – идет реакция окисления (оксигенации);
- Кислород связывается с гемами хромопротеина при помощи координационных связей феррума (железо – Fe) и, не изменяя в данном случае валентности последнего (в геме валентность железа всегда – II), переводит его (Hb) в несколько иное состояние;
- Гем железосодержащего протеина представляет собой активный центр, с его помощью хромопротеин в результате вышеуказанной реакции переходит в непрочный комплекс – оксигенированный гемоглобин (HHbO2), который, находясь в красных кровяных тельцах – эритроцитах, с током крови доставляется к клеткам тканей, чтобы через распад оксигемоглобина и выделения в процессе диссоциации кислорода, обеспечить их дыхание.
Таким образом, результатом реакции оксигенации становится образование оксигемоглобина, подкисление биологической жидкости, снижение ее щелочного резерва, то есть, ее умения связывать углекислоту (СО2), которое, разумеется, на тот момент снижается.
Железосодержащий протеин, насытившись в легочной паренхиме кислородом и приобретя оксигенированную форму, уносит О2 к тканям, в капиллярных сосудах которых его концентрация в крови резко понижена. Там происходит распад оксигемоглобина (диссоциация), кислород уходит на тканевое дыхание, гемоглобин забирает отработанный углекислый газ, превращаясь в другую физиологическую модель – карбогемоглобин (HHbCO2), и в этом качестве отправляется в главный орган дыхания, чтобы обменять CO2 на очередную порцию необходимого организму газа.







